Krankenversicherungsschutz und COVID 19 in EU27
Health care coverage and COVID-19 in EU27
|
Die Deutschen haben in der Europäischen Union (EU27) den besten Krankenversicherungsschutz bei medizinischen Leistungen. Rund 86 % der Ausgaben für medizinische Leistungen, Arzneimittel und Hilfsmittel werden durch soziale und private Krankenversicherungen abgedeckt. In keinem anderen EU Land wird ein so hoher Versorgungsgrad erreicht. Auch hinsichtlich der Krankheitslast durch COVID-19 schneidet Deutschland hervorragend ab. |
In the European Union (EU27), Germans have the highest health care coverage ratio for medical services. Around 86% of the expenditures for medical services, pharmaceuticals and therapeutic appliances are covered by social and private health insurance. No other EU country has such a high health care coverage rate. Germany also performs extremely well in terms of the burden of disease caused by COVID-19. |
Die hohe Qualität des deutschen Gesundheitssystems und die gute Absicherung sind bekannt. Das wurde jüngst von der OECD bestätigt. Doch wie steht dies zur Krankheitslast durch COVID-19?
Kostendeckungsgrad
Das Krankheitsrisiko ist in Europa finanziell sehr unterschiedlich abgesichert. Außerdem unterscheidet es sich nach einzelnen Leistungen. So ist der Kostendeckungsgrad im Krankenhaus höher als bei ambulant verordneten Arzneimitteln.
Abb. 1: Krankenversicherungsschutz in EU27
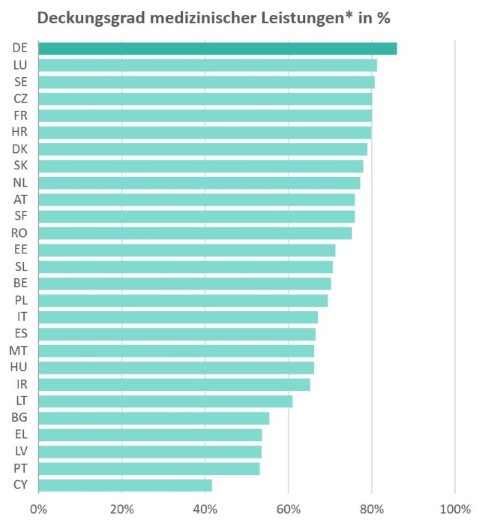
* Ohne Langzeitpflege
Quelle: Berechnungen nach [1] und [2]
Im Durchschnitt werden in der Europäischen Union (EU27) fast drei Viertel aller Kosten der medizinischen Versorgung von staatlichen oder gesetzlichen Krankenversicherungssystemen übernommen. Neben der Variation des Versicherungsschutzes nach Leistungen ist die soziale Dimension und die Verfügbarkeit der Leistungen zu beachten. Die Selbstzahlung der privaten Haushalte ist oftmals durch Befreiungsregeln für sozial Schwache aufgehoben oder erheblich reduziert, so dass sich für diese Gruppe keine oder nur eine geschmälerte finanzielle Belastung ergibt.
Differenzierung nach Leistungen
Bei medizinischen Eingriffen mit Krankenhausaufenthalt werden die Kosten meistens umfassender abgedeckt als bei ambulanten fachärztlichen Leistungen. In der EU27 werden im Durchschnitt 88% aller stationären medizinischen Versorgungskosten von staatlichen oder gesetzlichen Krankenversicherungen getragen. Eine nahezu 100%ige Deckungsrate ist in Estland und Schweden gegeben. Dagegen liegt die finanzielle Absicherung in Zypern und Griechenland für die stationäre Versorgung nur bei 70 % bzw. darunter.
Höher als bei medizinischen Leistungen ist die Zuzahlung bei Arzneimittelausgaben und medizinischen Produkten. In der EU27 werden 56% der Arzneimittelkosten von öffentlichen Sicherungssystemen übernommen. In Bulgarien, Zypern, Lettland, Litauen und Polen beträgt dieser Anteil weniger als 40%. Am höchsten ist die Deckung der Arzneimittelkosten in Deutschland (82%) und Frankreich (81%) [1].
Auswirkungen auf COVID-19
Die Auswirkungen des Versicherungsschutzes von Leistungen auf die Krankheitslast durch COVID-19-Erkrankungen wurde bisher kaum untersucht. Länder wie Belgien und Spanien, welche die relativ höchste Zahl von Todesfällen durch COVID-19-Erkrankungen meldeten (vgl. Abb. 2), weisen im Allgemeinen und in der stationären Versorgung im Speziellen eine geringere Kostendeckung als Deutschland auf.
Abb. 2: Infektionen und Sterbefälle an COVID-19 je 100.000 Einwohner

Quelle: Berechnungen nach ECDC, 02.12.2020.
Die hohe Variation an Erkrankungen und Todesfällen legt nahe, dass die Maßnahmen zur Pandemie-Bekämpfung und die Gesundheitssysteme selbst die Krankheitslast nicht unerheblich beeinflussen. In Frankreich kommt Les Echoes zum Schluss: „Irgendetwas stimmt nicht. Eine Katarakt-Operation wird zu 100 % erstattet, der von einem Coronavirus-Patienten zuzahlende Rest kann aber bei einem zweiwöchigen Krankenhausaufenthalt 8.000 € übersteigen“ [3]. Um negative Effekte der Zuzahlungen auf die Inanspruchnahme zu vermeiden bzw. die Kostenbelastung zu verringern, haben manche Länder Sonderregelungen erlassen, so z.B. Frankreich bei Videosprechstunden. Während z.B. in Deutschland die Tests kostenlos sind, hat Griechenland kürzlich eine Preisobergrenze festgesetzt.
Die effektive Krankheitslast durch Corona wird, solange kein Impfstoff vorliegt, wesentlich durch Handlungen außerhalb des Gesundheitssystems, wie die jeweiligen Lock-down-Maßnahmen, beeinflusst. Die direkte Einflussmöglichkeit des Gesundheitssystems auf COVID-19 konzentriert sich auf Tests, Hygiene, Kontaktverfolgung und Systemabsicherung. Der kostenlose Leistungszugang sollte dabei nicht unterschätzt werden.
Abb. 3 zeigt einen schwachen negativen Zusammenhang zwischen der Anzahl der durchgeführten Tests und der Letalität, d. h. der Wahrscheinlichkeit an einer SARS-CoV2-Infektion zu sterben. Deutschland liegt bei der Letalitätsrate und der Testquote im Mittelfeld. Die Unterschiede in der „Tödlichkeit“ des Virus sind dabei zwischen Ländern mit ähnlichen Testquoten wie Deutschland hoch.
Abb. 3: Letalität und Tests (2. Halbjahr 2020)

Quelle: Berechnungen nach ECDC, 05.12.2020.
In der ersten Welle haben sich Engpässe bei Intensivbetten auf die Corona-Sterblichkeit ausgewirkt. Auch hier zeichnet sich Deutschland durch eine sehr hohe Verfügbarkeit aus. Teilweise werden die deutschen Kapazitäten sogar für Patienten anderer Länder genutzt. In solchen Fällen wurden auch Regelungen zur Übernahme der Verlegungs- und Behandlungskosten getroffen.
Zugang und eine Behandlungsqualität bestimmen zusammen die Systemqualität. So sollte ein Hinausschieben der Corona-Behandlung bei vulnerablen Gruppen unbedingt vermieden werden. Offensichtlich gibt es hier in Europa noch weitere Verbesserungsmöglichkeiten.
Impfung gegen COVID-19
Die solidarische Verteilung der COVID-19-Impfstoffe ist ein Anliegen der Europäischen Kommission und der deutschen Ratspräsidentschaft. Für die Verteilung der Impfstoffe gibt es innerhalb Europas Quoten. Die Finanzierung der Impfung soll dabei einfach und effizient gestaltet werden, um hohe Impfquoten und eine schnelle Umsetzung zu erreichen. Dabei ist grundsätzlich eine Impfung ohne Zuzahlung vorgesehen.
Referenzen
[1] OECD 2020, Health at a Glance: Europe 2020.
[2] ESTAT 2020, NewCronos Datenbank.
[3] Godeluck, S. 2020, La lourde facture pour les malades du coronavirus à l'hôpital, Les Echoes.
[4] Europäische Kommission 2020, EU-Strategie für COVID-19-Impfstoffe, Brüssel.
Autoren
Markus Schneider, Uwe Hofmann, Aynur Köse, Thomas Krauss
Eine PDF-Version dieses Artikels kann hier heruntergeladen werden.



